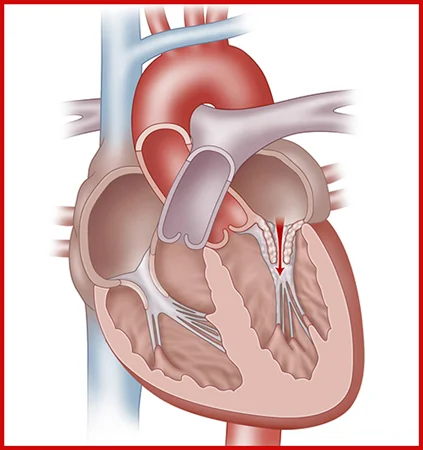
سطح نرمال دریچه میترال 4 تا 6 سانتی متر مربع است و این سطح از دریچه باعث می شود تا در زمان استراحت قلب - دیاستول - خون موجود در دهلیز چپ در مدت بسیار کوتاهی وارد بطن چپ گردد به طوری که در یک سوم ابتدای دیاستول ، تقریبا تمام خون دهلیز چپ وارد بطن چپ شده است و تنها مقدار کمی از باقیمانده خون داخل دهلیز چپ هم در انتهای دیاستول و با انقباض عضلات دهلیز چپ وارد بطن چپ می شود تا بعد از آن و با شروع انقباض بطن چپ ، دریچه میترال بسته شود. 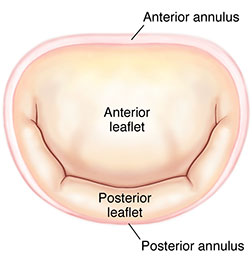
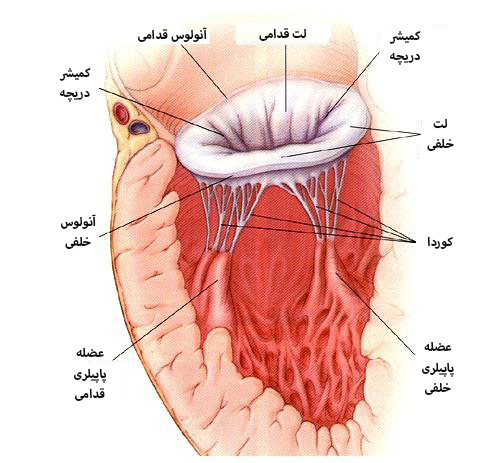
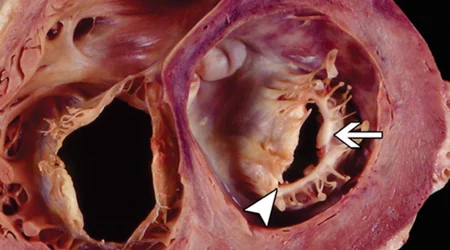
دریچه میترال تقریبا به شکل بیضی است و از دو نیمه قدامی - که مختصری بزرگ تر است - و نیمه خلفی - که مقداری کوچک تر است ، تشکیل شده است. به این دو قسمت دریچه میترال اصطلاحا لت یا لیفلت "Leaflet" گفته می شود. لت های دریچه میترال در حقیقت عبارتند از چین خوردگی لایه داخلی قلب که مقدار بسیار کمی - در حد یک میلی متر - از سلول ها و بافت نرم همبند در بین آن قرار گرفته است. این لت ها علیرغم اینکه در برابر عبور خون به دهلیز چپ بسیار مقاوم هستند ، با این حال به التهاب و آسیب های وارد شده حساس می باشند و در اثر این عوامل می توانند تغییر شکل بدهند و موجب تنگی یا نارسایی در دریچه میترال بشوند.
علت تنگی دریچه میترال
شایع ترین علت تنگی دریچه میترال عفونت های دوران کودکی هستند ، به ویژه مخملک و عفونت گلو (فارنژیت) با استرپتوکوک. این میکروب در سنین مدرسه موجب عفونت در گلوی کودکان می شود و اگر با آنتی بیوتیک درمان نشود ، باعث واکنش التهابی در بدن می شود . این التهاب در کودکان "تب روماتیسمی حاد (Acute Rheumatic Fever, ARF)" نام دارد. علایم تب روماتیسمی در کودکان بیشتر به صورت التهاب و درد مفاصل به ویژه مفاصل زانو و مچ پا ، علایم پوستی و درگیری قسمتهای خاصی از مغز است که موجب حرکات غیر ارادی در کودکان می شود و درگیری قلبی است. درگیری قلب در این مرحله به صورت التهاب و زخمی شدن دریچه های قلب و هم چنین عضله و پرده های اطراف قلب است.
پس از بهبودی بیماری اولیه التهاب و زخم ایجاد شده بر روی دریچه های قلب و به ویژه دریچه میترال موجب فیبروز ، ضخیم شدن و بهم چسبیدن اعضای دریچه ها به یکدیگر می شود. در دریچه میترال لت های دریچه از کناره ها به هم متصل می شوند و هم چنین لبه لتهای دریچه ضخیم شده و کلسیم در آنها رسوب می کند. در مراحل پیشرفته بیماری حتی ناحیه کورد و طناب های زیر دریچه هم ضخیم شده و به هم متصل می گردند.
زمان از بیماری اولیه تا زمان تنگی دریچه معمولا بین 15 تا 20 سال طول می کشد. البته در برخی کشورها که احتمال ابتلای مجدد با میکروب بدلیل عدم رعایت مسایل بهداشتی زیاد است ، این فاصله به ده سال هم می رسد. در طول این مدت سطح دریچه میترال به آهستگی کم شده و تا زمان رسیدن به تنگی شدید - سطح دریچه میترال کمتر از 1/5 سانتی متر مربع - فرد بیمار علایم خاصی نخواهد داشت. بعد از رسیدن به مرحله شدید تنگی میترال ، ابتدا علایم در زمان فعالیت بدنی ظاهر می شود و در ادامه اگر تنگی دریچه درمان نشود ، حتی در زمان استراحت هم علایم بیماری وجود خواهند داشت.
علایم تنگی دریچه میترال
بیماران با تنگی دریچه میترال احتمال دارد یک یا چندین مورد از علایم زیر را داشته باشند:
تنگی نفس به ویژه در زمان فعالیت بدنی
احساس خستگی و ضعف
طپش قلب
سکته ناگهانی مغز
آمبولی لخته خون به دست ، پا و عروق شکم
سرفه
دفع خلط خونی
ادم و تورم پاها و شکم
احساس ضربان قلب در گردن
گرفتگی صدا
بلعیدن سخت غذا و احساس گیر کردن غذا در مری
چه شرایطی موجب تشدید علایم می شوند:
برخی بیماری ها و حالات طبیعی هستند که موجب می شوند علایم تنگی دریچه میترال زودتر ظاهر شوند یا در خلال بیماری فرد بیمار علایم بیشتر و شدیدتری داشته باشند.
کم خونی
حاملگی
تب و بیماری های عفونی
مصرف زیاد نمک و مایعات
پرکاری غده تیرویید
کی به پزشک مراجعه کنیم؟
اگر فردی سابقه بیماری تب روماتیسمی حاد در دوران کودکی دارد ، حتما باید در اولین فرصت جهت بررسی وضعیت قلب و احتمال درگیری دریچه های قلب ، ویزیت شود.
اگر شما علایم مرتبط با تنگی دریچه میترال را که در بالا اشاره شد داشتید ، در اولین فرصت باید به پزشک مراجعه نمایید.
علاوه از آن اگر در اقوام نزدیک شما فرد مبتلا به تنگی میترال وجود داشت ، بهتر است در اولین فرصت شما هم بررسی شوید.
مهم ترین راه تشخیص تنگی میترال شنیدن صداهای قلب و سوفل ناشی از این بیماری توسط پزشک است. البته برای اثبات تشخیص ، تعیین شدت تنگی دریچه و بررسی سایر بیماری های قلبی لازم است برخی تست ها توسط پزشک انجام شود.
- نوار قلب (Electrocardiogram ECG): از نوار قلب برای بررسی نوع ریتم قلب استفاده می شود. هم چنین افزایش حجم و اندازه سلول های قلبی موجب ضخیم شدن و افزایش حجم حفرات قلب می شود که این تغییرات در نوار قلب قابل شناسایی هستند.
عکس قفسه سینه (Chest X-ray, CXR): دربسیاری از بیماران در مراحل اولیه تنگی میترال نرمال است. در مراحل پیشرفته و علامتدار بیماری بزرگ شدن حفرات قلب به ویژه دهلیز چپ و بطن راست قابل مشاهده است.
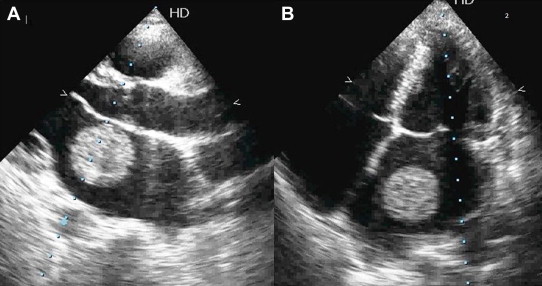
- اکوکاردیوگرافی (Echocardiography): بهترین و دقیق ترین وسیله برای تشخیص قطعی و ارزیابی شدت تنگی میترال انجام اکوکاردیوگرافی است. اکو یا همان سونوگرافی قلب به پزشک امکان بررسی دریچه میترال ، درگیری سایر دریچه های قلب ، عملکرد عضلات قلب و تعیین شدت بیماری را می دهد و در مورد ادامه روند بیماری و نوع درمان انتخابی کمک قابل توجهی می کند.گاها لازم است جهت بررسی بهتر دهلیز چپ و بررسی وجود لخته خون داخل آن از اکوی مری(TEE) استفاده کرد.
- کاتتریزاسیون قلب و آنژیوگرافی ( Cardiac Catheterisation and Angiography): در کاتتریزاسیون ، لوله های باریک و توخالی مخصوصی از راه کشاله ران یا شریان مچ دست وارد قلب و حفرات آن می شود و فشارهای داخل حفرات و دو طرف دریچه ها و هم چنین شریان ریوی اندازه گیری می شود. روشی که هم برای تشخیص و هم تعیین شدت تنگی و سایر اختلالات دریچه ای استفاده می شود. از آنژیوگرافی برای تشخیص تنگی همزمان عروق کرونر قلب استفاده می شود. انجام آنژیوگرافی کرونر برای تعیین نوع روش درمانی ( جراحی قلب باز یا اینترونشن از راه پوست) کمک کننده است.
گاها بدون وجود علایم قلبی و در بررسی قلب به دلایل دیگر ، تنگی دریچه میترال در مراحل اولیه و بی علامت تشخیص داده می شود. در مرحله بدون علامت بیماری لازم است شما به صورت منظم تحت نظر پزشک باشید تا به محض بروز علایم شدت بیماری یا شروع نارسایی قلب ، درمان بیماری شروع گردد.
در طول مدت زمانی که شما به دلیل تنگی دریچه میترال بی علامت تحت نظر هستید لازم است پیدایش هر کدام از علایم زیر را در اولین فرصت به پزشک معالج خود اطلاع دهید:
- تنگی نفس حین فعالیت بدنی
- خستگی
- ادم و تورم در پاها
- احساس تنگی نفس در موقع دراز کشیدن و خوابیدن
- بیدار شدن در نیمه شب با تنگی نفس و احساس خفه شدن
- تنفس سخت و مشکل
- بیهوش شدن و افتادن
- احساس طپش قلب یا اینکه قلب شما تندتر می زند
- ضعف یک طرف بدن یا لکنت زبان
افرادی که تب روماتیسمی حاد دارند یا در بررسی قلبی تنگی دریچه میترال برای آنها تشخیص داده شده است ، لازم است بسته به نوع بیماری و تحت نظر پزشک معالج ، تا چند سال و گاها تا آخر عمر هر ماه یک عدد آمپول پنی سیلین تزریق نمایند.
در مرحله بی علامت بیماری در صورت پیدایش آریتمی دهلیزی به ویژه فیبریلاسیون دهلیزی یا مشاهده لخته خون داخل حفرات قلب لازم است زیر نظر پزشک معالج از داروی ضد انعقاد خون مانند وارفارین استفاده نمایید.
در برخی از بیماران لازم است با توصیه پزشک معالج محدودیت هایی در ورزش یا برخی از فعالیت های بدنی شدید ، صورت بگیرد و لازم باشد شما به صورت دوره ای - مثلا هر 6 ماه تا یک سال - آزمایشات مختلف و اکو انجام بدهید.
بعد از اینکه علایم بیماری تنگی میترال ظاهر شد یا در اکوی پیگیری علایم نارسایی قلب راست یا پرفشاری شریان ریوی وجود داشت ، لازم است درمان بیماری انجام شود.
خطرات تنگی دریچه میترال
بزرگ شدن دهلیز چپ ( گرفتگی صدا ، بلع سخت غذاها)
بالا رفتن فشار ریه (تنگی نفس ، سرفه ، خلط خونی)
بزرگ شدن و نارسایی سمت راست قلب (ادم و تورم بدن ، تورم شکم ، احساس پر بودن و ضربان در گردن)
فیبریلاسیون دهلیزی ( مهم ترین آریتمی به دنبال تنگی میترال است که هم می تواند با طپش قلب موجب تشدید تنگی نفس گردد و هم باعث تشکیل لخته خون داخل قلب شود)
تشکیل لخته خون داخل دهلیز چپ
سکته مغزی به صورت دایمی یا گذرا
درمان تنگی دریچه میترال
لازم به ذکر است که برخی از درمان های تنگی میترال قبل از علامت دار شدن بیماری شروع خواهد شد مانند تزریق ماهانه آمپول پنی سیلین ، یا در صورت وجود آریتمی دهلیزی و AF ، مصرف وارفارین برای پیشگیری از ایجاد لخته خون و سکته مغزی.البته این درمان ها بعد از علامت دار شدن بیماری هم ادامه خواهند یافت.
بعد از علامت دار شدن بیماری درمان تنگی میترال بسته به شدت تنگی دریچه و یافته های اکو و شرایط بدنی بیمار دارد و می تواند به یکی از روش های زیر باشد:
درمان دارویی: داروهایی که در تنگی دریچه میترال استفاده می شوند عبارتند از داروهای کاهنده ضربان قلب مانند داروهای بتا بلوکر یا کلسیم بلوکر و داروهای ادرار آور مانند تریامترن ، هیدروکلرتیازید و لازیکس
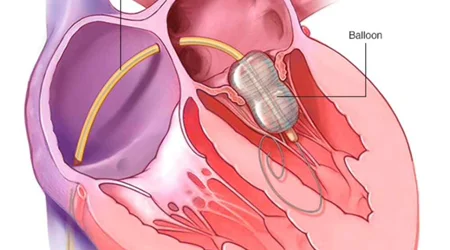
استفاده از بالن: اگر وضعیت دریچه از نظر میزان کلسیم و شدت درگیری اجزای دریچه مناسب باشد و همزمان هم نارسایی مهم دریچه وجود نداشته باشد ، می توان از بالن برای باز کردن دریچه میترال استفاده کرد. در این روش از طریق کشاله ران و با استفاده از بالن مخصوص دریچه میترال ، محل های چسبیده دریچه ، در حدی که علایم بیمار برطرف شود باز می شود. البته این روش موقتی بوده و احتمال دارد بعد از چند سال مجددا تنگی میترال برگشت پیدا نماید.
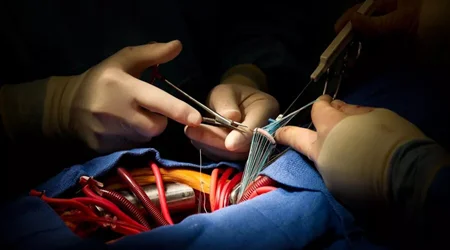
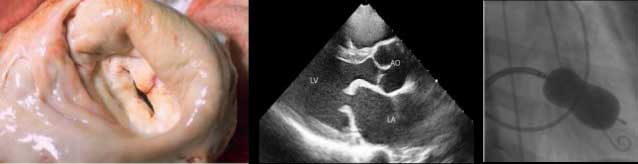 تعویض دریچه میترال: اگر دریچه آسیب شدید دیده باشد یا همزمان نارسایی مهم هم داشته باشد یا ناراحتی سایر دریچه های قلب هم وجود داشته باشد ، بهترین روش تعویض دریچه میترال با استفاده از عمل قلب باز است.
تعویض دریچه میترال: اگر دریچه آسیب شدید دیده باشد یا همزمان نارسایی مهم هم داشته باشد یا ناراحتی سایر دریچه های قلب هم وجود داشته باشد ، بهترین روش تعویض دریچه میترال با استفاده از عمل قلب باز است.
دکتر امیرفرهنگی
متخصص قلب و عروق
کلینیک قلب من


دیدگاه خود را بنویسید