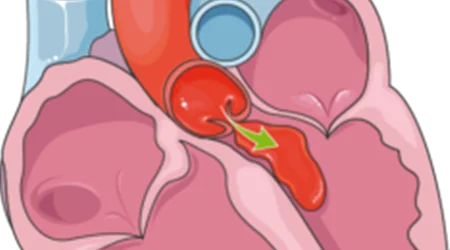
تنگی دریچه آئورت که اصطلاحا "تنگی آئورت" (Aortic Stenosis, AS) نامیده می شود ، در اثر انسداد تدریجی دریچه آئورت ایجاد می شود. دریچه آئورت تنها راه ارتباط حفره اصلی قلب - بطن چپ (Left Ventricle LV) - با شریان اصلی بدن "آئورت (Aorta)" است و تنگی آن باعث می شود تا خون کافی به بدن نرسد. از این رو قلب سعی می کند با فشار زیاد و قدرت بیشتری کار کند تا بر این تنگی غلبه کند که این امر در مراحل اول منجر به ضخیم شدن قلب و "هیپرتروفی (Hypertrophy)" آن و در مراحل پیشرفته منجر به نارسایی و از کار افتادن عضلات قلبی خواهد شد.
عضله قلب در اثر تنگی دریچه آئورت ضخیم تر ، سفت تر و ضعیف تر می گردد و این تغییرات عامل اصلی تبدیل قلب به شراط ضعف و نارسایی قلب است.
علایم تنگی دریچه آئورت
علایم بیماری ابتدا در زمان ورزش و فعالیت بدنی خود را نشان می دهد و عبارت است از:
تنگی نفس در فعایت
درد سینه
بیهوش شدن و سنکوپ
خستگی و ضعف
عدم توان انجام کارها
مرگ ناگهانی
قلب در مراحل اولیه و بی علامت بیماری توان غلبه بر تنگی را دارد ولی اگر بیماری درمان نشود ، توان افزایش یافته قلب دیگر قادر به تحمل فشار کاری بیشتر نبوده و نارسایی قلب شروع خواهد شد. نارسایی قلب خود را با شروع تنگی نفس شدید ، ادم بدن و ضعف مفرط نشان خواهد داد و اگر بازهم تنگی آئورت درمان نشود ، قلب به مراحل غیر قابل برگشت نارسایی نزدیک خواهد شد.
علت تنگی آئورت
تنگی آئورت سه علت اصلی دارد:
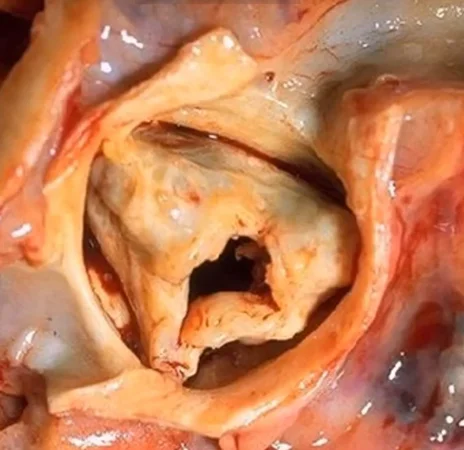
اولین علت تنگی آئورت رسوب کلسیم در کاسپ های دریچه آئورت در اثر افزایش سن و استفاده مکرر از دریچه است. رسوب کلسیم باعث سفت و استخوانی شدن دریچه ، از بین رفتن انعطاف دریچه و تنگ شدن دهانه خروجی قلب خواهد شد. تنگی آئورت بیماری حادی نیست و از زمان شروع تنگی تا علامتدار شدن بیمار شاید سالها طول بکشد.
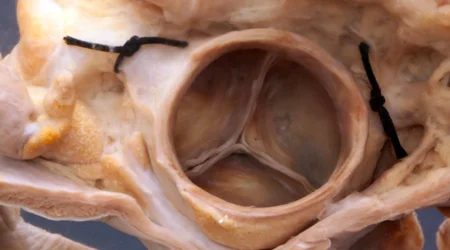
علت دوم تنگی آئورت ، دریچه "آئورت بای کاسپید (Bi-cuspid Aortic Valve, BAV)" است. دریچه آئورت در حالت نرمال سه عدد کاسپ دارد. برخی از افراد به صورت مادرزادی دو و ندرتا یک یا چهار کاسپ آئورت دارند. این تغییر در تعداد کاسپ های دریچه آئورت باعث تغییر در مسیر گردش خون از خلال دریچه و آسیب زودرس آن خواهد شد. لذا افرادی که به اختلال BAV ، دچار هستند ده تا بیست سال زودتر از بقیه دچار رسوب کلسیم و تنگی دریچه آئورت خواهند شد.
علت سوم تنگی آئورت ، بیماری روماتیسمی قلب است. این بیماری ناشی از واکنش بدن به عفونت و فارنژیت استرپتوکوکی در دوران طفولیت است که در سنین بزرگسالی خود را به صورت تنگی و نارسایی دریچه های قلب نشان می دهد.
چه عواملی باعث افزایش خطر تنگی آئورت می شوند؟
برخی عوامل باعث افزایش احتمال ابتلا به تنگی آئورت می شوند. این عوامل خطر عبارتند از:
- افزایش سن: افزایش سن باعث رسوب بیشتر کلسیم بر روی دریچه آئورت می گردد. هر چه تعداد سالهای عمر بیشتر یاشد با مکانیسم استهلاک بیشتر ناشی از مصرف بیشتر "Wear and Tear" کلسیم بیشتری روی دریچه ها رسوب کرده و اجزای دریچه آئورت سفت تر و ثابت تر می گردند و توانایی باز شدن عادی را از دست می دهند.
- عوامل خطر قلبی: رسوب کلسیم بر روی دریچه ها با وجود "ریسک فاکتور" های شناخته شده قلبی تشدید پیدا می کند. این عوامل مانند مصرف سیگار ، دیابت قندی ، فشارخون بالا ، چربی خون زیاد و بیماری های کلیوی موجب تسریع در ایجاد تنگی آئورت می گردند.
- بیماری مادرزادی قلب: برخی از بیماری های مادرزادی موجب تغییر همودینامیک خون در قلب و جریان خون از خلال دریچه آئورت می شوند و با آسیب مزمن به دریچه آئورت می توانند موجب تسریع در ایجاد تنگی آئورت شوند. سردسته این اختلالات "دریچه آئورت بای کاسپید (Bi-cuspid Aortic Valve, BAV) است. افرادی که این اختلال را دارند ده یا بیست سال زودتر از افراد نرمال دچار تنگی دریچه آئورت می شوند.
- عفونت ها: اگر شما سابقه تب روماتیسم حاد در کودکی دارید ، یا سایر عفونت های دریچه ای را داشته اید ، احتمال ابتلا به تنگی آئورت و سایر بیماری های دریچه ای بالا است و لازم است شما به صورت منظم تحت نظر پزشک باشید.
اگر شما علایم مرتبط با تنگی دریچه آئورت را داشتید: شامل تنگی نفس به ویژه در حین انجام فعالیت بدنی ، درد سینه ، ضعف و بیحالی ، عدم توانایی انجام فعالیت های روزانه یا کاهش ناگهانی هوشیاری و سنکوپ ، در اولین فرصت باید به پزشک مراجعه نمایید. مهم ترین راه تشخیص تنگی آئورت شنیدن صدای قلب و سوفل ناشی از این بیماری توسط پزشک است. البته برای اثبات تشخیص ، تعیین شدت تنگی دریچه و بررسی سایر بیماری های قلبی لازم است برخی تست ها توسط پزشک انجام شود.
- نوار قلب (Electrocardiogram ECG): از نوار قلب برای بررسی نوع ریتم قلب استفاده می شود. هم چنین افزایش حجم و اندازه سلول های قلبی موجب ضخیم شدن و افزایش حجم حفرات قلب می شود که این تغییرات در نوار قلب قابل شناسایی هستند.
- عکس قفسه سینه (Chest X-ray, CXR): دربسیاری از بیماران با تنگی آئورت نرمال است و بیشتر برای رد سایر بیماری هایی که علایم مشابه دارند ، استفاده می شود. البته در برخی بیماران گرد شدن ناحیه نوک قلب (Apex) و هم چنین گشاد شدن قسمت ابتدایی شریان آئورت ، بعد از دریچه آئورت قابل مشاهده است.
- اکوکاردیوگرافی (Echocardiography): بهترین و دقیق ترین وسیله برای تشخیص قطعی و ارزیابی شدت تنگی آئورت انجام اکوکاردیوگرافی است. اکو یا همان سونوگرافی قلب به پزشک امکان بررسی دریچه آئورت ، درگیری سایر دریچه های قلب ، عملکرد عضلات قلب و تعیین شدت بیماری را می دهد و در مورد ادامه روند بیماری و نوع درمان انتخابی کمک قابل توجهی می کند.
- سی تی اسکن قلب (Cardiac CT scan): از سی تی اسکن قلب به صورت روتین استفاده نمی شود. اگر تصمیم به انجام پروسیجرهای خاصی مانند TAVI ، برای درمان تنگی آئورت باشد لازم است بیمار برای تعیین میزان رسوب کلسیم و اندازه دریچه مصنوعی مورد نظر ، سی تی اسکن قلب انجام دهد.
- کاتتریزاسیون قلب و آنژیوگرافی ( Cardiac Catheterisation and Angiography): در کاتتریزاسیون ، لوله های باریک و توخالی مخصوصی از راه کشاله ران یا شریان مچ دست وارد قلب و حفرات آن می شود و فشارهای داخل حفرات و دو طرف دریچه ها اندازه گیری می شود. روشی که هم برای تشخیص و هم تعیین شدت تنگی و سایر اختلالات دریچه ای استفاده می شود. از آنژیوگرافی برای تشخیص تنگی همزمان عروق کرونر قلب استفاده می شود. انجام آنژیوگرافی کرونر برای تعیین نوع روش درمانی ( جراحی قلب باز یا اینترونشن از راه پوست) کمک کننده است.
درمان تنگی دریچه آئورت
بیماران با تنگی دریچه آئورت می توانند سالها بدون علامت خاصی با وجود تنگی دریچه زندگی کنند. در حقیقت تا سالهای زیادی شدت تنگی دریچه در حد خفیف تا متوسط است و هنوز نمی تواند انسداد مهمی در مسیر جریان خون ایجاد نماید. بعد از رسیدن به مرحله شدید تنگی دریچه هم تا سالها قلب می تواند با افزایش ضخامت عضلات خود و با افزایش قدرت انقباضی خود ، مانع بروز علایم مربوط به تنگی دریچه آئورت گردد. به این تغییرات قلب در زمان بیماری "تغییرات جبرانی (Compesation)" گفته می شود. بعد از این مراحل - که سالها طول می کشد - و با ادامه پیشرفت تنگی دریچه و خستگی سلولهای قلب ناشی از کار زیاد ، علایم تنگی دریچه به صورت زیر خود را نشان می دهد و در این مرحله است که لازم است دریچه قلب تعویض گردد.
- خستگی و ناتوانی در انجام کارهای روتین
- تنگی نفس و نفس نفس زدن با فعالیت
- درد سینه حین فعالیت
- احساس سرگیجه یا افتادن
گاها بدون وجود علایم قلبی و در بررسی قلب به دلایل دیگر ، تنگی دریچه آئورت در مراحل اولیه و بی علامت تشخیص داده می شود. در مرحله بدون علامت بیماری لازم است شما به صورت منظم تحت نظر پزشک باشید تا به محض بروز علایم شدت بیماری یا شروع نارسایی قلب ، دریچه آئورت تعویض شود.
در طول مدت زمانی که شما به دلیل تنگی دریچه آئورت بی علامت تحت نظر هستید لازم است پیدایش هر کدام از علایم زیر را در اولین فرصت به پزشک معالج خود اطلاع دهید:
- درد سینه
- احساس سبکی سر
- خستگی
- ادم و تورم در پاها
- احساس تنگی نفس در موقع دراز کشیدن و خوابیدن
- بیدار شدن در نیمه شب با تنگی نفس و احساس خفه شدن
- تنفس سخت و مشکل
- بیهوش شدن و افتادن
- احساس طپش قلب یا اینکه قلب شما تندتر می زند
در برخی از بیماران لازم است با توصیه پزشک معالج محدودیت هایی در ورزش یا برخی از فعالیت های بدنی شدید ، صورت بگیرد و لازم باشد شما به صورت دوره ای - مثلا هر 6 ماه تا یک سال - آزمایشات مختلف و اکو انجام بدهید.
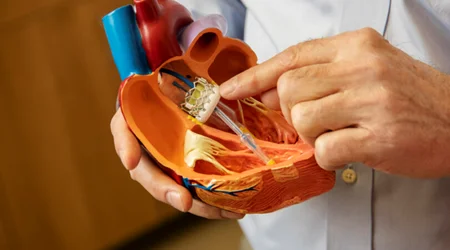
بعد از اینکه علایم بیماری تنگی آئورت ظاهر شد یا در اکوی پیگیری علایم نارسایی قلب وجود داشت ، لازم است درمان بیماری انجام شود. نکته مهم این که هیچ گونه درمان دارویی برای از بین بردن تنگی آئورت وجود ندارد و تنها راه قطعی درمان بیماری "تعویض دریچه" است.
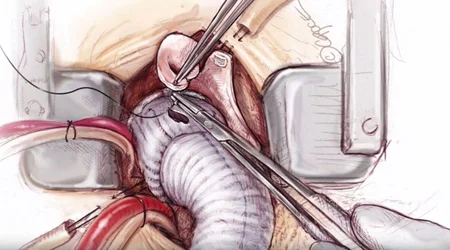
به صورت کلاسیک تعویض دریچه آئورت با عمل قلب باز و تعویض دریچه با یکی از انواع دریچه های فلزی یا حیوانی صورت می گیرد. ولی در چند سال گذشته روش جدیدی از درمان تنگی دریچه آئورت با استفاده از روش های کمتر تهاجمی از راه پوست و به وسیله دریچه هایی که بر روی استنت قرار می گیرند ، مورد استفاده قرار گرفته است. این روش که اصطلاحا "Transcatheter Aortic Valve Replacement , TAVR" نامیده می شود ، دارای مزایا و معایب مخصوص به خود است که در مقایسه با روش جراحی باز "Surgical Aortic ValvenReplacement, SAVR" ، باید به آنها توجه شود.
- در روش جراحی باز "SAVR" ، پس از مشاوره و انتخاب جراح قلب ، از طریق برش وسط قفسه سینه ، ابتدا جریان خون بیمار قطع شده و از یک پمپ کمک گردش خون استفاده می شود. سپس با برش قلب ، دریچه آئورت بیمار خارج شده و دریچه جدید که می تواند فلزی "Metalic Valve" یا از نوع حیوانی "Biologic" باشد ، به جای آن دوخته می شود. لازم است بیمار چند روز در بخش آی سی یو "ICU" بستری باشد و پس از چند روز و طی دوره بیماری که معمولا یک هفته طول می کشد ، ترخیص گردد.
- در روش کم تهاجمی "TAVR" ، لازم است تست های تشخیصی بیشتری شامل انجام سی تی اسکن قلب و اکو از راه مری "Trans Esophageal Echocardiography, TEE" جهت تعیین دقیق آناتومی ، میزان کلسیم دریچه و تعیین سایز دریچه صورت بگیرد. سپس بیمار در حالی که بی حسی دریافت کرده است از طریق روش های آنژیوگرافی و از راه کشاله ران - در برخی بیماران از راه گردن یا دیواره قفسه سینه - کاتتری که استنت و دریجه بر روی آن سوار است به سمت قلب هدایت شده و سپس دریچه جدید در داخل دریچه تنگ قبلی قرار داده می شود. در این روش بیمار بعد از یک یا دو روز ترخیص می گردد.
پیش گیری
برخی روش ها است که با رعایت آنها احتمال ابتلا به بیماری تنگی دریچه آئورت شاید کاهش یابد.
از آنجایی که شایع ترین روش ایجاد تنگی دریچه ، رسوب کلسیم است ، رعایت عوامل خطر مشابه با بیماری عروق کرونری می تواند مفید باشد. لذا اگر سیگار می کشید ، آن را قطع کنید. ورزش منظم و روزانه داشته باشید ، اگر دیابت ، فشارخون بالا و چربی خون بالا دارید ، آنها را به شدت کنترل نمایید.
درمان تب حاد روماتسیمی در بچه ها یکی از راه های مهم و اساسی کنترل این بیماری و سایر بیماری های دریچه ای است. اگرچه در سال های اخیر و با افزایش روش های بهداشتی و درمان بیماری های اطفال ، از شیوع بیماری های دریچه ای در کشورهای پیشرفته و هم چنین کشورهای در حال توسعه به شدت کاسته شده است ، لیکن بازهم توجه بیشتر و دقت در امر پیش گیری بسیار ضروری است.
دکتر امیرفرهنگی
متخصص قلب و عروق
کلینیک قلب من


دیدگاههای بازدیدکنندگان
 حجت توشنی
حجت توشنی
470 روز پیشبا عرض سلام و احترام و خسته نباشید از اطلاعات مفید شما استفاده کردم و بدین سبب از شما خیلی تشکر دارم امیدوارم خداوند متعال به شما جزای خیر در دنیا و آخرت عنایت بفرماید ،،،،از اینکه برای سلامتی جامعه زحمت فراوان میکشید ممنون و سپاسگزارم
ارسال پاسخ قلب من
قلب من
470 روز پیشسلام و سپاس
ارسال پاسخ علیرضابروجردی بازنشسه بهزیستی وجانبازوطن
علیرضابروجردی بازنشسه بهزیستی وجانبازوطن
427 روز پیشسلام از اطلاعات کمال تشکردارم من جانباز هستم شاهین شهرزندگی میکنم وپزشکم گفت باید هرزودتر عمل کنم ولی از بابت هزینه ها سخت در مشکل هستم وهمین چندروز برای راه رفتن مجبور بودم چند بار بشینم هزینه ها ونوبت باعث شده که عملم عقب بندازم
ارسال پاسخ قلب من
قلب من
425 روز پیشسلام
ارسال پاسخبا بیمه در مراکز دولتی هزینه زیادی نخواهد داشت.
 هادی
هادی
398 روز پیشسلام بنده تنگی شدید رگ آئورت بطن چپ دارم و گفتن باید عمل بشه و عملش عمل در خطری هست میشه پرونده ام رو برای مشاوره پزشکی ارسال کنم راهنمایی میکنید ممنون
ارسال پاسخ قلب من
قلب من
398 روز پیشسلام
ارسال پاسخباید مدارک را حضوری و برای معاینه بیاورید.
 اقدس هخامنش
اقدس هخامنش
398 روز پیشدرودبرشماوسپاس ازاطلاعات مفیدی که دراختیارهمگان میگذاریدمن تنگی آئورت دارم وبایدعمل شوم البته باروش تاوی امیدوارم نتیجه بخش باشدممنون میشوم اگرراهنمایی بفرماییددرضمن دیابت،فشارخون وچربی خون+لرزش دست هم دارم.باآرزوی سلامتی وتوفیق بیشتربرای شما
ارسال پاسخ صالحی
صالحی
235 روز پیشباسلام همشرم تنگی دریچه ائورت داره غیر از عمل قلب باز درمان دیگه ای وجودداره؟؟
ارسال پاسخ قلب من
قلب من
235 روز پیشسلام
ارسال پاسخبله با استنت و آنژیو هم ممکن است. عمل تاوی