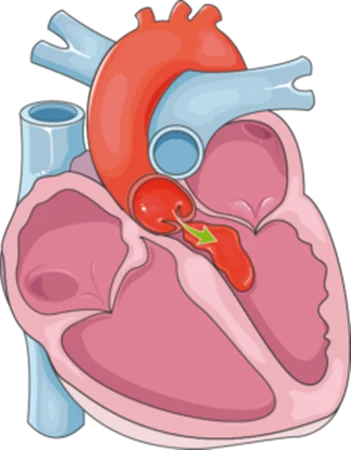
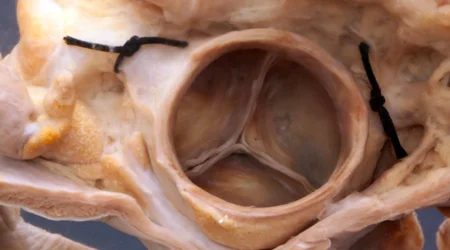
دریچه های قلب ، اجزای یک طرف ای هستند و در زمان انقباض و انبساط قلب با ایجاد مسیرهای یک طرفه موجب می شوند تا خون از سیاه رگ های بدن وارد قلب شده و بدون اینکه به عقب برگردد ، وارد سرخرگ های اصلی بدن شده و بین اعضای بدن تقسیم گردد. اگر یکی از دریچه های بدن دچار نارسایی گردد و در زمانی که لازم است مانع پس زدن خون در مسیر برعکس شود ، درست کار نکند خون از حفرات قلب مجددا در مسیر رو به عقب جابجا خواهد شد و این امر در دراز مدت موجب کاهش برون ده قلب و هم چنین بزرگ شدن حفرات قلب و نارسایی قلبی(Heart Failure, HF) خواهد شد.
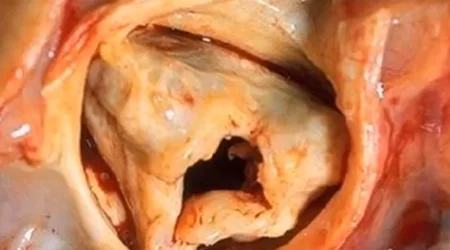
دریچه آئورت مابین بطن چپ و شریان آئورت قرار دارد و باعث می شود تا خونی که از قلب خارج شده است مجددا به داخل بطن چپ برگشت پیدا نکند. اگر دریچه آئورت دچار نارسایی شود ، مقداری از خونی که وارد آئورت شده است - بسته به شدت نارسایی دریچه - مجددا به قلب برگشت داده خواهد شد. این امر باعث می شود تا از یک طرف خون کمتری به بدن و اعضای بدن برسد و هم این که خون برگشتی به قلب با خون موجود در بطن چپ جمع شده و مقدار خون موجود در قلب به صورت قابل توجهی افزایش پیدا می کند که این امر موجب نارسایی قلب در درازمدت خواهد شد.
علایم نارسایی دریچه آئورت
علایم نارسایی آئورت عبارتند از:
ضعف و بیحالی
خستگی در زمان انجام فعالیت های بدنی
احساس کوبیدن قلب و طپش در قفسه سینه
درد سینه
ادم و تورم در پاها
البته شدت و میزان علایم ناشی از نارسایی دریچه آئورت بستگی به شدت نارسایی دریچه و هم چنین مدت زمان ایجاد نارسایی دریچه است. اگر تخریب دریچه به صورت حاد و ناگهانی اتفاق بیقتد - مانند حالتی که در عفونت دریچه روی می دهد - علایم بسیار شدید بوده و با احساس تنگی نفس شدید ، احساس خفگی ، ضعف و بی حالی مفرط خود را نشان می دهد. ولی در شرایطی که بیماری مزمن بوده و پیدایش و پیشرفت آن سالها به طول می انجامد ، در مراحل اولیه شاید فرد مبتلا اصلا علایمی از بیماری نداشته باشد.
این بیماری در مراحل خفیف و متوسط با علایم ناچیزی همراه است و یا اصلا بی علامت است. در مرحله شدید نارسایی دریچه هم شاید تا مدت ها به دلیل تغییراتی که در قلب ایجاد میشود و قلب به تدریج با تغییرات ناشی از بیماری تطابق می کند علامتی ایجاد نشود. معمولا وقتی علایم بیماری ظاهر می شود که مدت زمان زیادی از بیماری گذشته و قلب وارد مرحله نارسایی شده است. لذا شناسایی به موقع و پیگیری روند این بیماری از اهمیت زیادی برخوردار است.
تشخیص نارسایی دریچه آئورت
اگر شما علایم مرتبط با نارسایی دریچه آئورت را داشتید: شامل تنگی نفس به ویژه در حین انجام فعالیت بدنی ، درد سینه ، ضعف و بیحالی ، عدم توانایی انجام فعالیت های روزانه یا کاهش ناگهانی هوشیاری و سنکوپ ، در اولین فرصت باید به پزشک مراجعه نمایید. مهم ترین راه تشخیص نارسایی آئورت شنیدن صدای قلب و سوفل ناشی از این بیماری توسط پزشک است. البته برای اثبات تشخیص ، تعیین شدت نارسایی دریچه و بررسی سایر بیماری های قلبی لازم است برخی تست ها توسط پزشک انجام شود.
- نوار قلب (Electrocardiogram ECG): از نوار قلب برای بررسی نوع ریتم قلب استفاده می شود. هم چنین افزایش حجم و اندازه سلول های قلبی موجب ضخیم شدن و افزایش حجم حفرات قلب می شود که این تغییرات در نوار قلب قابل شناسایی هستند.
- عکس قفسه سینه (Chest X-ray, CXR): در نارسایی دریچه آئورت قلب به شدت بزرگ می شود. لذا در عکس قفسه سینه این بیماران بزرگی قلب همراه با علایم نارسایی آن قابل مشاهده است.
- اکوکاردیوگرافی (Echocardiography): بهترین و دقیق ترین وسیله برای تشخیص قطعی و ارزیابی شدت نارسایی آئورت انجام اکوکاردیوگرافی است. اکو یا همان سونوگرافی قلب به پزشک امکان بررسی دریچه آئورت ، درگیری سایر دریچه های قلب ، عملکرد عضلات قلب و تعیین شدت بیماری را می دهد و در مورد ادامه روند بیماری و نوع درمان انتخابی کمک قابل توجهی می کند.
- کاتتریزاسیون قلب و آنژیوگرافی ( Cardiac Catheterisation and Angiography): در کاتتریزاسیون ، لوله های باریک و توخالی مخصوصی از راه کشاله ران یا شریان مچ دست وارد قلب و حفرات آن می شود و فشارهای داخل حفرات و دو طرف دریچه ها اندازه گیری می شود. روشی که هم برای تشخیص و هم تعیین شدت تنگی ، نارسایی و سایر اختلالات دریچه ای استفاده می شود. از آنژیوگرافی برای تشخیص تنگی همزمان عروق کرونر قلب استفاده می شود. انجام آنژیوگرافی کرونر برای تعیین نوع روش درمانی ( جراحی قلب باز یا اینترونشن از راه پوست) کمک کننده است.
علت نارسایی دریچه آئورت
علل نارسایی حاد و ناگهانی دریچه عبارتند از:
اندوکاردیت عفونی (Infectious Endocarditis, IE) یا عفونت دریچه های قلب
دایسکشن آئورت (Aortic Dissection, AOD)
تروما و ضربه به قلب
مسایل مربوط به دریچه مصنوعی و اشکال در عملکرد آن
علل نارسایی مزمن و تدریجی دریچه عبارتند از:
فشارخون بالا
افزایش سن
اختلالات مادرزادی دریچه مانند آئورت بای کاسپید BAV
تنگی دریچه آئورت
سابقه تب روماتیسمی حاد در دوران کودکی
برخی بیماری های داخلی مانند اسپوندیلیت انکیلوزان
چه عواملی باعث افزایش خطر نارسایی آئورت می شوند؟
برخی عوامل باعث افزایش احتمال ابتلا به تنگی آئورت می شوند. این عوامل خطر عبارتند از:
- افزایش سن: افزایش سن باعث رسوب بیشتر کلسیم بر روی دریچه آئورت می گردد. هر چه تعداد سالهای عمر بیشتر یاشد با مکانیسم استهلاک بیشتر ناشی از مصرف بیشتر "Wear and Tear" کلسیم بیشتری روی دریچه ها رسوب کرده و اجزای دریچه آئورت سفت تر و ثابت تر می گردند و توانایی باز شدن و بسته شدن عادی را از دست می دهند.
- فشارخون بالا: فشارخون بالا به ویژه اگر شدید بوده و درمان نشده باشد ، موجب گشادی آنولوس دریچه آئورت و نارسایی پیشرونده دریچه می گردد. علاوه بر آن فشارخون بالا با پس زدن بیشتر خون به داخل حفره بطن چپ ، می تواند موجب تشدید نارسایی دریچه آئورت که به دلایل دیگر ایجاد شده اند هم بشود .
- بیماری مادرزادی قلب: برخی از بیماری های مادرزادی موجب تغییر همودینامیک خون در قلب و جریان خون از خلال دریچه آئورت می شوند و با آسیب مزمن به دریچه آئورت می توانند موجب تسریع در ایجاد نارسایی آئورت شوند. سردسته این اختلالات "دریچه آئورت بای کاسپید (Bi-cuspid Aortic Valve, BAV) است. افرادی که این اختلال را دارند علاوه از وجود دو کاسپ به جای سه کاسپ ، دارای اختلالاتی در ساختمان دریچه آئورت و ریشه شریان آئورت هم هستند که باعث گشادی دریچه و نارسایی آن خواهد شد.
- عفونت ها: اگر شما سابقه تب روماتیسم حاد در کودکی دارید ، یا سایر عفونت های دریچه ای را داشته اید ، احتمال ابتلا به نارسایی آئورت و سایر بیماری های دریچه ای بالا است و لازم است شما به صورت منظم تحت نظر پزشک باشید.
گاها بدون وجود علایم قلبی و در بررسی قلب به دلایل دیگر ، نارسایی دریچه آئورت در مراحل اولیه و بی علامت تشخیص داده می شود. در مرحله بدون علامت بیماری لازم است شما به صورت منظم تحت نظر پزشک باشید تا به محض بروز علایم شدت بیماری یا شروع نارسایی قلب ، دریچه آئورت تعویض شود.
در طول مدت زمانی که شما به دلیل نارسایی دریچه آئورت بی علامت تحت نظر هستید لازم است پیدایش هر کدام از علایم زیر را در اولین فرصت به پزشک معالج خود اطلاع دهید:
- درد سینه
- احساس سبکی سر
- خستگی
- ادم و تورم در پاها
- احساس تنگی نفس در موقع دراز کشیدن و خوابیدن
- بیدار شدن در نیمه شب با تنگی نفس و احساس خفه شدن
- تنفس سخت و مشکل
- بیهوش شدن و افتادن
- احساس طپش قلب یا اینکه قلب شما تندتر می زند
در برخی از بیماران لازم است با توصیه پزشک معالج محدودیت هایی در ورزش یا برخی از فعالیت های بدنی شدید ، صورت بگیرد و لازم باشد شما به صورت دوره ای - مثلا هر 6 ماه تا یک سال - آزمایشات مختلف و اکو انجام بدهید.
بعد از اینکه علایم بیماری نارسایی آئورت ظاهر شد یا در اکوی پیگیری علایم نارسایی قلب وجود داشت ، لازم است درمان بیماری انجام شود.
درمان نارسایی دریچه آئورت
به دلیل این که اغلب موارد نارسایی دریچه آئورت در زمان تشخیص ، دچار نارسایی قلبی هم هستند لذا یکی از درمان های اصلی در بیماران با نارسایی دریچه آئورت ، درمان نارسایی قلبی همزمان است.
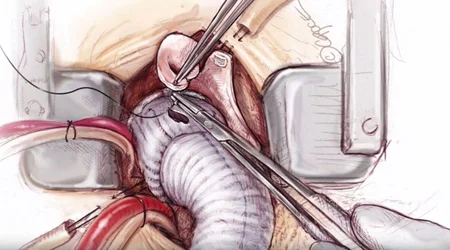
برای برطرف کردن بیماری خود دریچه در اغلب موارد نیاز به تعویض دریچه است. برخلاف درمان بیماری تنگی آئورت ، که در آن از روش های جراحی و روش های کم تهاجمی می توان استفاده کرد ، در مورد بیماران با نارسایی دریچه روش های کم تهاجمی هنوز کامل نشده اند و در حال حاضر روش استاندارد درمان این بیماران تعویض دریچه به روش قلب باز است. البته در بیمارانی که همزمان گشادی ریشه آئورت هم دارند ، نیاز به جراحی های گسترده تر و تعویض همزمان دریچه آئورت و ریشه شریان آئورت است.
دکتر امیرفرهنگی
متخصص قلب و عروق
کلینیک قلب من


دیدگاه خود را بنویسید