بیماری HCM یا کاردیومیوپاتی هیپرتروفیک شیوعی در حدود ۱ در هر ۵۰۰ نفر از افراد جمعیت دارد و اساس آن تغییر در ژن های تولید و عملکرد عضلات قلبی است. این بیماری با توجّه به اینکه مهمترین عارضه آن بروز آریتمی و مرگ ناگهانی در سنین بلوغ و جوانی است و به ویژه در ورزشکاران حرفه ای می تواند عوارض قابل توجهی ایجاد نماید، قابل توجّه و تأمل است. در این نوشته سعی کرده ایم به سؤالات شایع در مورد این بیماری پاسخ دهیم.
کاردیومیوپاتی هیپرتروفیک چیست؟
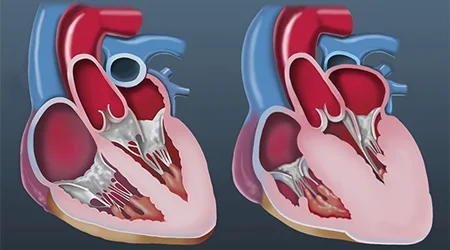
کاردیومیوپاتی هیپرتروفیک یک بیماری ژنتیکی است که جهش ژن عامل باعث رشد بیش از حدّ سلولهای عضلانی ماهیچه قلبی می شود. این رشد قارچ گونه و غیر طبیعی باعث کوچک شدن فضای داخل بطن چپ می شود که حفره اصلی قلب است. حجم کم بطن چپ همراه با سفت شدن بیش از حد دیواره قلب باعث اختلال در پر شدن خون به داخل قلب در زمان استراحت قلب یا دیاستول می شود.
علّت ایجاد کاردیومیوپاتی هیپرتروفیک چیست؟
این بیماری اساساً ژنتیکی است و نحوه وراثت آن از نوع اتوزومال غالب است. به این معنی که یک نفر از هر دو نفر فرزندان والد بیمار این ژن را به ارث برده و مبتلا خواهند شد. البتّه مواردی از جهش ژنی هم بصورت اوّلیه و بدون سابقه فامیلی بروز می کند و می تواند باعث بیماری گردد. از سوی دیگر برخی از افراد هم هستند که دارای ژن معیوب هستند و در اصطلاح {ژنوتیپ} بیمار دارند ولی ظاهر و علایم بیماری {یعنی فنوتیپ} را بروز نمی دهند.
علایم اصلی این بیماری کدام است؟
چهار علامت اصلی این بیماری عبارتند از:
- تنگی نفس: که می تواند هم در استراحت باشد و هم در زمان انجام فعالیت بدنی.
- درد قفسه سینه: در ناحیه پشت جناق سینه که با انجام فعالیت بدنی تشدید پیدا می کند.
- تپش قلب و احساس کوبیدن قفسه سینه
- تورم و ادم در پاها، شکم و برجسته شدن عروق گردن.
در کنار اینها می توان به علایم کمتر شایع هم اشاره کرد، مانند:
- سرگیجه
- ضعف و احساس سیاهی رفتن چشمها
- سنکوپ و افتادن ناگهانی
آیا کادیومیوپاتی هیپرتروفیک قابل درمان است؟
خیر. این بیماری قابل درمان قطعی نیست ولی می توان با دارو و روشهای درمانی لازم بیماری را کنترل و علایم آن را مهار کرد.
عمر افراد مبتلا به کاردیومیوپاتی هیپرتروفیک چقدر است؟
برخلاف تصوّر عمومی انتظار عمر در این بیماران برابر با سایر افراد است و این بیماران می توانند عمر طبیعی داشته باشند.
بهترین درمان برای کاردیومیوپاتی هیپرتروفیک چیست؟
در حال حاضر بهترین اقدام این است که تحت نظر و پیگیری مداوم تیم پزشکی مجرّب در زمینه کنترل این بیماری باشید.
مصرف داروهای رایج در درمان این بیماری شامل داروهای بتابلوکر، مهار کننده کلسیم، دیزوپیرامید و داروهای ضدّ لخته خون از بهترین اقدامات است.
در برخی بیماران پرخطر لازم است از باتری قلب شامل ICD و ضربان ساز قلبی هم استفاده نمود.
روش تشخیص این بیماری چیست؟
بهترین و دقیق ترین روش تشخیص بیماری بیوپسی و نمونه برداری از عضله قلبی است ولی این کار با توجه به خطرات عمل قلب و بیوپسی از بطن چپ کمتر انجام می شود. در حال حاضر یافته های نوار قلب و اکوکاردیوگرافی در بسیاری از موارد برای تشخیص بیماری کافی هستند و در مواردی هم می توان از MRI قلبی برای تشخیص موارد مشکوک و بینابینی استفاده نمود. موارد لازم و کمک کننده به تشخیص این بیماری عبارتند از:
- شرح حال و سابقه فامیلی
- نوار قلب
- اکوی قلب
- سی تی اسکن
- MRI قلبی
- نمونه برداری و بیوپسی از قلب
آیا همه افراد با این بیماری علامت دار هستند؟
خیر. این بیماری در شرایطی که خفیف یا متوسط باشد، علایم زیادی ایجاد نمی کند و این افراد صرفاً در حین انجام نوار قلب یا انجام اکوی قلبی و در زمان بررسی های روتین شناسایی می شوند. فقط نیمی از بیماران هستند که علایم بیماری را بروز داده و بیماری آنها از روی علایم تشخیص داده می شود.
مواردی هم هستند که اصولاً تا پایان عمر تشخیص داده نشده باقی می مانند.
HCM در چه سنی ایجاد می شود؟
احتمال تشخیص این بیماری از زمان کودکی تا ۸۰ سالگی وجود دارد. به همین دلیل افرادی که سابقه فامیلی و خانوادگی این بیماری را دارند باید بصورت متناوب و دوره ای تحت نظر باشند.
با وجود طیف گسترده سنی برای تشخیص این بیماری، اغلب موارد کاردیومیوپاتی هیپرتروفیک در سنین بلوغ و جوانی ایجاد می شوند و تشکیل بیماری بعد از سنین ۱۸ تا ۲۰ سال بعید است. البتّه با توجه به طیف گسترده و پراکنده علایم این بیماری، میانگین سنی افراد برای تشخیص کاردیومیوپاتی هیپرتروفیک در حدود ۴۰ سالگی است.
پرهیز غذایی افراد با کاردیومیوپاتی هیپرتروفیک چیست؟
این افراد لازم است از مصرف مواد غذایی زیر اجتناب کنند یا آن را به شدّت کاهش دهند:
- الکل و مشروبات الکلی
- غذاهای حاوی موادّ قندی شیرین
- نمک ، محصولات با نمک و سدیم بیش از حدّ
- غذاهای فراوری شده و بسیار سرخ شده
- چربیهای ترانس
- و چربی های اشباع شده و جامد
آیا بیمار با کاردیومیوپاتی هیپرتروفیک می تواند باردار شود؟
بدون علایم انسدادی و بدون داشتن علایم خطر برای مرگ ناگهانی قلبی، بسیاری از افراد با کاردیومیوپاتی هیپرتروفیک می توانند بارداری و زایمان سالم داشته باشند. البتّه فرایند بارداری و زایمان این افراد باید تحت نظر پزشک قلب باشد. اغلب این بیماران می توانند زایمان طبیعی داشته باشند و سزارین لازم نیست.
در افرادی که علایم انسدادی بیماری را دارند و تحت درمان دارویی قرار دارند یا علایم پرخطر از نظر آریتمی و ایست قلبی دارند، لازم است قبل از بارداری مشاوره قلب شوند. اگرچه بسیاری از خانمهای با این نوع از کاردیومیوپاتی هیپرتروفیک هم می توانند بارداری و زایمان سالمی را تجربه نمایند.
در مورد انتقال بیماری به نوزاد، چون ژن این بیماری از نوع غالب است، تا ۵۰ درصد فرزندان این ژن را به ارث می برند و احتمال بالایی برای ابتلا به کاردیومیوپاتی هیپرتروفیک خواهند داشت.
انجام ورزش در بیماران با کاردیومیوپاتی چگونه است؟
انجام فعالیت بدنی و تحرک روزانه با شدّت کم تا متوسط در اغلب بیماران ضرری ندارد و برای حفظ آمادگی قلب و عروق و کم کردن بیماریهای متابلیک بسیار مفید است.
در مورد ورزش، انجام ورزشهای بدون فعالیت بدنی در بیماران با کاردیومیوپاتی هیپرتروفیک مانعی ندارد ولی انجام ورزش با شدّت متوسط تا شدید و ورزشهای قهرمانی و رقابتی احتیاج به مشاوره قلبی و بررسی خطر ایجاد آریتمی و ایجاد مرگ ناگهانی قلبی دارد.
باتری قلب برای چه بیمارانی لازم است؟
باتری قلب یا ICD دستگاهی است که برای دادن شوک الکتریکی به قلب کاربرد دارد. این دستگاه که در زیر پوست کار گذاشته می شود، بصورت دایمی اتفاقات داخل قلب را رصد می کند تا در صورت بروز آریتمی قلبی شوک داده و عملکرد قلب را به حالت عادی برگرداند. ICD در دو گروه از بیماران استفاده می شود:
گروه اول برای پیشگیری از آریتمی قلبی رد افرادی که یک یا چند بار دچار آریتمی و ایست قلبی شده اند.
گروه دوّم افرای هستند که تا بحال آریتمی نداشته اند ولی معیارهای پرخطر برای ایجاد آریتمی و مرگ ناگهانی قلبی را دارند.



دیدگاههای بازدیدکنندگان
 داریوش دارایی
داریوش دارایی
335 روز پیشبا سلام خدمت شما دکتر گرامی
ارسال پاسخهمسر من فشار خون داشت و باردار دوقلو بود و تحت نظر دکترش. و چند بار نوار قلب و اکو انجام داد ، که گفتند مشکلی ندارد.
دکتر متخصص گفتند یکی از قل ها خوب رشد نکرده و نیاز به آمینوسنتز دارد، بعد گفتند ۳ روز یکی از قل ها رشد نکرده. و باید عمل بند ناف انجام بشه ، تا خونرسانی برای هر دو قل به یک اندازه بشه. عمل انجام شد و روز بعد اون قل فوت نمود. و در شکم همسرم باقی ماند ، گفتند نیاز به درآوردن قل مرده نیست و باعث عفونت نمی شود. و نوار قلب و اکو همسرم و قل باقی مانده هیچ گونه مشکلی نداشت. ولی شکم همسرم درد میکرد، بعد از ۳ روز هم سکته و فوت نمودن. گواهی پزشکی قانونی هم علت فوت را عارضه قلبی بدنبال کاردیومیوپاتی حاملگی در زمینه نامساعد جسمانی تعیین کرد. لطفا کمکم کنید ، آیا این عمل لیزر بند ناف ، یا کوتاهی پزشک قلب احتمال این اتفاق افتاده است.
سپاسگزارم از بزرگواری شما
 قلب من
قلب من
335 روز پیشسلام
ارسال پاسخبا عرض تسلیت و آرزوی صبر برای شما
کاردیومیوپاتی بارداری معمولا در ماه آخر بارداری ایجاد می شود و قبل از آن بعید است. البته اشاره کردید که اکو و نوار قلب مادر نرمال بوده است که با کاردیومیوپاتی همخوانی ندارد.
جراحی بند ناف موجب این بیماری نمی شود. به نظرم تاخیر در تشخیص بیماری مادر بوده است و البته برای اظهار نظر دقیق دسترسی به اطلاعات پرونده پزشکی لازم است.
 mohealth
mohealth
245 روز پیشنکتهبهنکته دقیق توضیح داده شده بود. ممنون بابت این مقاله کاربردی
ارسال پاسخ